Какво е ендометриоза?
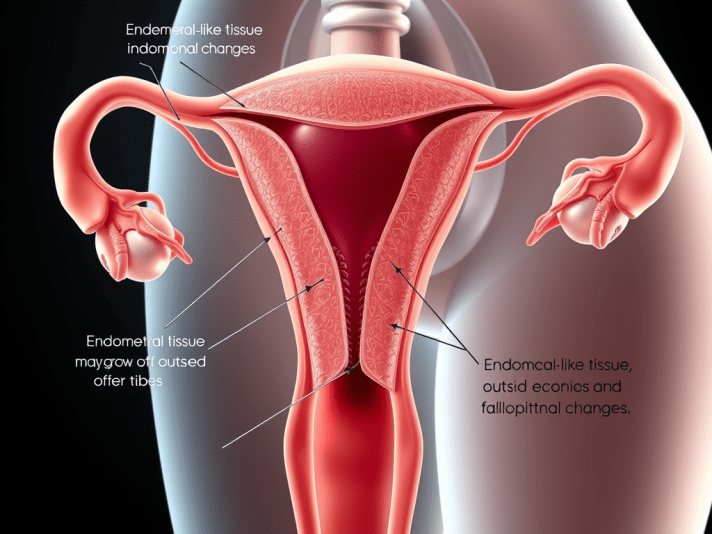
Вътрешната обвивка – лигавицата на матката се нарича ендометриум. При нормални условия ендометриалната тъкан се намира на своето обичайно място – само в маточната кухина. Наличието на тъкан, подобна на ендометриума, извън матката, на място различно от нормалното разположение, се нарича ендометриоза. При това заболяване клетките на ендометриоподобната тъкан нарастват извън маточната кухина и реагират на хормоналните промени, сякаш се намират в матката. Нарастват в периоди на повишен естроген, а когато нивото му спада може да възникне локално възпаление и микрокървене. Когато клетките се намират извън матката, процесите на възпаление и циклична активност водят до дразнене на тъканите и образуване на сраствания.
В нормалното си състояние, всеки месец при повишаване нивото на естрогена клетките в матката се изграждат и помагат на лигавицата да се подготви за бременност. Когато не настъпи бременност и при понижаване на естрогенното ниво, функционалният слой на ендометриума се отделя и настъпва менструалното кървене. Базалният слой остава, за да регенерира функционалния слой през следващия цикъл.
Ектопичната тъкан при ендометриоза реагира по подобен начин на месечните хормонални цикли на жените в зависимост от мястото си на разположение. Тя може да се разположи на яйчниците, фалопиевите тръби, в коремната кухина и на други места в цялата тазова област. В случай на ендометриоза клетките могат да се открият и в пикочния мехур, чревната повърхност, лигаментите или по-редки структури като апендикса.
Тази неправилно разположена тъкан може да създаде хаос по различен начин. Може да предизвика болезнени периоди, болка по време на полов акт или след него, постоянна болка в долната част на гърба и таза, дискомфорт по време на движение на червата или уриниране. Свързва се и с менструация с продължителност над седем дни, подуване на корема, запек или диария, или гадене по време на менструалното течение.
Ендометриозата е сред честите причини за безплодие и кисти. Обикновено при преглед се откриват кисти, пълни с гъсто, старо, разградено съдържимо по яйчниците – ендометриозни огнища, наричани често „шоколадови кисти“. По отношение на безплодието, известно е, че жени с ендометриоза имат намаляваща фертилност, а болестта може да повлияе по два начина. В начална фаза чрез възпалителния процес, който предизвиква, защото дори в по-лека форма ендометриозата води до локално възпаление. В напреднала фаза допълнителна механична пречка може да възникне чрез притискане на яйчниковата тъкан, което намалява броя на яйцеклетките с добро качество.
При наличието на сериозно заболяване често има тазови сраствания, които блокират маточните тръби. Те се оказват пречка за яйцеклетката да попадне в маточната тръба и в маточната кухина. Срастванията може да обхванат яйчника и по този начин да пречат на узрялата яйцеклетка да излезе от яйчника. Може да обхванат фалопиевата тръба и това да попречи яйцеклетката да бъде уловена, дори когато тръбата не е запушена.
Възможни са коремни и тазови болки, както и сраствания, причинени от ендометриозата. Установено е, че фалопиевите тръби често са засегнати при ендометриоза, особено при тежките форми, обикновено чрез сраствания, които нарушават тяхната функция. При ендометриозата може да има повърхностно разположени огнища и леки сраствания – тогава говорим за минимално засягане, или огнищата да навлизат дълбоко, а срастванията да са тежки.
КОЛКО ЧЕСТО СЕ СРЕЩА?
Ендометриозата засяга приблизително 10% до 15% от жените в детеродна възраст в световен мащаб. Това прави заболяването изключително разпространено: смята се, че над 190 милиона жени страдат от него, като пикът на диагностициране обикновено е във възрастта между 25 и 40 години.
При ендометриозата се откриват ендометриозни лезии (огнища) – тъкан, подобна на вътрешната обвивка на матката (ендометриума) – разположени извън маточната кухина. Тези огнища се намират предимно в коремната кухина, в рамките на таза, като най-често засягат яйчниците (образувайки „шоколадови кисти“ или ендометриоми), перитонеума (тазовата лигавица), маточните лигаменти (напр. сакроутеринните) и фалопиевите тръби. В редки случаи лезиите могат да се открият и на далечни места, като например белия дроб, ставите, диафрагмата или мозъка.
Клиничните данни подчертават сериозността на проблема. Прогнозите сочат, че около 75% от жените, които търсят медицинска помощ заради хронична тазова болка, и приблизително 30% до 50% от жените с проблеми с фертилитета, биват диагностицирани с ендометриоза.
Въпреки високата честота, заболяването е силно поддиагностицирано. Много жени нямат симптоми или симптомите им са нетипични и се приемат за „нормална“ силна менструална болка. Поради това, средното забавяне на диагнозата ендометриоза в много страни остава неприемливо дълго – между 7 и 10 години. Това означава, че реалният брой на засегнатите жени може да се окаже значително по-голям.
КАКВИ СА СИМПТОМИТЕ?
Симптомите са различни и зависят от локализацията и тежестта на заболяването. Най-често срещаните симптоми включват болка, която е типична при менструация (дисменорея) и обикновено започва преди или с настъпването на менструацията и може да продължи няколко дни след нейния старт. Този симптом предполага ендометриоза, но не е патогномоничен — много жени изпитват болка по време на цикъла по различни причини.
Възможно е да се появи болка по време на овулация (т.нар. Mittelschmerz), която се усеща около средата на цикъла (приблизително ден 12–16 при 28-дневен цикъл). При пациентки с ендометриоза овулационната болка понякога се засилва и може да се слива с предменструалната и менструалната болка.
Болката може да се прояви и при уриниране или дефекация, когато има засягане на пикочния мехур или червата, въпреки че тези прояви са по-рядко срещани в сравнение с тазовата болка. При уринарно засягане понякога се наблюдава хематурия; при чревно засягане могат да настъпят промени в дефекацията (запек, диария), поява на кръв в изпражненията или чревен дискомфорт.
Жените с ендометриоза често съобщават за болка по време на полов акт, особено при дълбоко проникване (дълбока диспареуния), която може да се влошава през перименструалния период. Болката в таза, която често придружава менструацията, е водещ симптом на ендометриозата.
Инфертилитет и нарушения в менструалния цикъл могат да се свържат с ендометриозата, но не всички смущения в цикъла се дължат на нея. Тежка менструация (менорагия) с големи съсиреци е сравнително общ симптом и има множество възможни причини.
Обикновено при изследване могат да се открият яйчникови ендометриоми (т.нар. „шоколадови кисти“) — кисти с вискозно кръвно съдържимо. По отношение на фертилитета ендометриозата може да намали вероятността за забременяване чрез локален възпалителен отговор, нарушена анатомия (тазови сраствания, увреждане на фалопиевите тръби) или чрез засягане на яйчниковата тъкан и качеството на яйцеклетките.
При по-тежки форми често се установяват тазови сраствания, които могат да нарушат функцията на фалопиевите тръби и да пречат на яйцеклетката да бъде овладяна или да достигне маточната кухина. Степента на засягане варира от повърхностни перитонеални огнища и минимални сраствания до дълбоко инфилтриращи лезии с тежки сраствания.
ОТ КАКВО СЕ ПРИЧИНЯВА ЕНДОМЕТРИОЗАТА?
Все още точната причина за ендометриозата е обект на интензивно изследване. Науката приема, че най-вероятно става въпрос за мултифакторно заболяване – комбинация от генетична предразположеност и фактори на околната среда, които взаимодействат с имунната и хормоналната система на жената.
Съществуват три основни теории за произхода на ендометриозните лезии:
1. Теория на имплантирането (ретроградна менструация)
Тази теория, предложена от американския гинеколог Джон Сампсън, е най-широко приета. Тя твърди, че по време на менструацията част от жизнеспособните ендометриални клетки не напускат тялото през цервикалния канал, а ретроградно (назад) преминават през фалопиевите тръби и попадат в коремната кухина. Там тези клетки се имплантират върху перитонеума и други тазови органи, където започват да растат и да реагират на хормоналните промени.
2. Теория на метаплазията (преобразуването)
Тази теория предполага, че клетки извън матката, които нормално не са ендометриални, могат да се трансформират (метаплазия) в ендометриоподобна тъкан под влиянието на определени стимули.
- Целомна метаплазия: Клетките на перитонеума (която е цялостната обвивка на коремната кухина) имат потенциала да се превърнат в ендометриални клетки.
- Индукционна теория: Предполага, че някакъв биохимичен фактор (напр. хормон или възпалителен медиатор) „индуцира“ (стимулира) преобразуването на други клетки в ендометриоподобна тъкан.
3. Теория за лимфно и съдово разпространение (Метастатична теория)
Тази теория обяснява редките случаи на ектрапелвична ендометриоза (извън таза). Тя постулира, че ендометриални клетки могат да навлязат в лимфната система или в кръвоносните съдове по време на менструация или други процедури и да бъдат пренесени до далечни органи, където се имплантират и развиват.
Допълнителни етиологични фактори (хипотези)
Развитието на ендометриозата при имплантиране на клетки зависи от функционалните дисбаланси на организма:
- Хормонален Дисбаланс: Болестта е естроген-зависима. Наличието на естрогенно доминиране (високи нива на естроген, често съотнесено към ниски нива на прогестерон) се смята за ключов фактор, който стимулира растежа на огнищата.
- Имунологична Дисфункция: При здрави жени имунната система трябва да елиминира клетките, попаднали в коремната кухина чрез ретроградна менструация. При жени с ендометриоза, има данни за нарушена функция на естествените клетки-убийци (NK клетки) и макрофагите, което позволява на ектопичната тъкан да оцелее и да се имплантира.
- Възпаление: Хроничното локално възпаление в таза (повишени простагландини и цитокини) едновременно допринася за болката и подпомага оцеляването и ангиогенезата (образуването на нови кръвоносни съдове) на ендометриозните лезии.
- Токсичност на Околната Среда и Епигенетика: Изследователите обръщат сериозно внимание на Ендокринните Разрушители (EDCs) като диоксини и някои пестициди. Тези химикали могат да имитират естрогена (ксеноестрогени) или да нарушат хормоналния метаболизъм, модифицирайки генната експресия (епигенетика) и увеличавайки риска от ендометриоза.
- Генетични Фактори: Наличието на ендометриоза при роднина от първа степен (майка, сестра) значително повишава риска, което потвърждава ролята на генетичната предразположеност.
КАК СЕ ДИАГНОСТИЦИРА?
Диагностицирането на ендометриозата се основава на комбинация от: подробна медицинска анамнеза, оценка на симптомите, физикален (тазов) преглед, образна диагностика и при необходимост — лапароскопско потвърждение.
По време на тазовия преглед лекарят може чрез бимануална палпация да установи болезненост, фиксирани или намалено подвижни тазови органи, задебеляване или болезненост зад матката, нодуларитет по сакроутеринните връзки или увеличени яйчници, които могат да насочат към ендометриоза. Въпреки това нормален тазов преглед не изключва заболяването, тъй като много пациентки с леки форми нямат палпируеми изменения.
Кръвни изследвания, включително СА-125, могат да бъдат повишени при ендометриоза, но не са диагностични, тъй като стойностите им варират и могат да се покачат при множество други състояния (миома, аденомиоза, възпаления, бременност). Следователно СА-125 има ограничена стойност и не може да “идентифицира пряко уврежданията”, а се използва допълнително за мониториране при специфични клинични контексти.
Образните методи—тазов ултразвук (особено трансвагинален) и магнитно-резонансна томография (ЯМР)—се използват за изключване на други причини за симптомите и за откриване на типични прояви, като ендометриоми (кисти на яйчниците, пълни с стара кръв). Наличието на ендометриом често говори за по-напреднала форма на заболяването. В ранните стадии обаче ендометриозата може да бъде невидима за ултразвук, особено когато е повърхностна.
Въпреки напредъка в образната диагностика, лапароскопията остава златен стандарт за поставяне на окончателната диагноза, тъй като позволява директна визуализация на лезиите, оценка на разпространението и при нужда вземане на биопсия за хистологично потвърждение. Лапаротомията не е стандартен метод за диагностика и се извършва само по други хирургични индикации.
ИМА ЛИ РЕШЕНИЕ?
⚕️ Конвенционално управление на ендометриозата
Към днешна дата ендометриозата е хронично заболяване, което се управлява (контролира), а не се лекува окончателно, особено ако целта е запазване на фертилността и функцията на яйчниците. Конвенционалната медицина използва два основни подхода – медикаментозен и хирургически.
1. Диагностика и Хирургично Лечение
Преди поставяне на окончателна диагноза, могат да бъдат предписани медикаменти за болка въз основа на симптомите. Лапароскопията обаче е златният стандарт не само за диагностика (визуално потвърждение на лезиите), но и за лечение.
- Минимално засягане: Когато ендометриозните огнища са повърхностни и минимални, те могат да бъдат отстранени чрез аблация (обгаряне) или използване на лазер по време на лапароскопията.
- Напреднала ендометриоза: При тежки форми се налага изрязване (ексцизия) на дълбоко инфилтриращите лезии и отстраняване на кисти (ендометриоми). Трябва да се знае, че рецидивът е чест. Нови огнища могат да се развият след хирургическа намеса и те да продължават във времето, докато пациентът произвежда естроген.
- Справяне с безплодието: Лечението обичайно се фокусира върху две цели – облекчаване на болката и възстановяване на фертилността. За фертилността се налага премахване на тазовите сраствания и възстановяване целостта на фалопиевите тръби. Леката форма на ендометриозата обикновено не изисква хирургическа намеса за подобряване на фертилността.
2. Медикаментозно лечение (хормонална терапия)
Традиционната лекарствена терапия се състои от медикаменти за болка (НСПВС) и за потискане на естрогенните нива с цел да се намали активността и растежът на ендометриозните огнища.
- Контрацептиви: Хормоналната терапия (комбинирани орални контрацептиви или прогестини) може да предизвика неприятни странични въздействия като депресия, болезнени гърди, гадене, увеличаване на теглото, подуване, мигрена и т.н.
- GnRH Агонисти/Антагонисти: Гонадотропин-рилийзинг хормон аналозите (GnRH) са мощни медикаменти, които предизвикват временна медицинска менопауза чрез силно потискане на естрогена. Те имат способността да намаляват болката и масата на ендометриоподобната тъкан, но могат да предизвикат сериозни странични ефекти, свързани с естрогенния дефицит, като загуба на костно вещество (остеопороза), горещи вълни, промени в настроението и други.
Нови и функционални подходи
Разбирането на молекулярните и генетични механизми на ендометриозата, както и ролята на възпалението, стимулира разработването на нови стратегии:
1. Целеви медикаменти (изследвания)
- Инхибитори на ароматазата: Изследователите са установили, че лекарства, които директно блокират производството на естроген в самите ендометриозни огнища (напр. Инхибитори на ароматазата), имат добър ефект в лечението на ендометриоза.
- Статини: Установено е, че статините, освен че контролират нивата на холестерола, притежават мощни противовъзпалителни свойства. Те инхибират производството на протеин, наречен MCP-1 (Monocyte Chemoattractant Protein-1), който е пряко свързан с развитието на ендометриоза, което ги прави потенциално бъдещо лечение.
- Ретиноиди: В друго изследване е проучен ефектът на ретиноидите (производни на Витамин А, като ретинова киселина) и е установено, че те потискат възпалението и намаляват ендометриозните лезии чрез регулиране на клетъчната диференциация и растеж.
2. Имуномодулация
Изследванията са насочени към това, доколко имунната система участва в развитието на ендометриоза. Открито е, че тип имунна клетка, наречена регулаторна Т-клетка (Tregs), може да бъде увеличена при ендометриоза, което потиска способността на организма да унищожава лезиите и подпомага оцеляването им. Имуномодулиращата терапия може да бъде ключ към бъдещо лечение.
3. Натуропатичен/функционален план
Лекарите натуропати или функционалните терапевти могат да изготвят цялостен план за лечение, който се фокусира върху:
- Хормонална Детоксикация (подкрепа на черния дроб).
- Намаляване на Хроничното Възпаление (чрез диета и добавки).
- Подобряване на Имунната Функция и чревната пропускливост.
Този подход е персонализиран и цели управление на подлежащите причини, като се използва успоредно с конвенционалното лечение.
Функционален и алтернативен подход
Алтернативните и функционалните подходи не заместват конвенционалното лечение, но предлагат цялостен и персонализиран план за управление на заболяването, като адресират неговите подлежащи причини (хормонален дисбаланс, възпаление и имунна дисфункция), а не само симптомите.
1. Фокус върху хормоналния баланс и детоксикация
Тъй като ендометриозата е естроген-зависимо заболяване, функционалната терапия се фокусира върху намаляване на естрогенното доминиране и подобряване на метаболизма на естрогена.
- Диетични Стратегии: Препоръчва се диета, богата на фибри и антиоксиданти. Намаляване на наситените мазнини и червеното месо може да понижи нивата на циркулиращия естроген. Изключването на храни с висок гликемичен индекс и млечни продукти често се прилага за намаляване на възпалението.
- Чернодробна Подкрепа (Фаза I и II на Детоксикация): Важно е да се оптимизира функцията на черния дроб за ефективно разграждане и елиминиране на естрогенните метаболити. Използват се хранителни вещества като Индол-3-Карбинол (I3C) или неговия метаболит ДИМ (Diindolylmethane), които подпомагат превръщането на по-агресивните естрогенни метаболити в по-безвредни форми.
- Магнезий и B-витамини: Тези кофактори са от съществено значение за ключови ензими в чернодробната детоксикация и за производството на SAMe (S-аденозилметионин), който участва в метилирането на естрогените (напр. чрез ензима COMT).
2. Управление на хроничното възпаление и оксидативния стрес
Възпалението е основен двигател както на болката, така и на растежа на ендометриозните лезии.
- Омега-3 Мастни Киселини: Високите дози EPA (Ейкозапентаенова киселина) и DHA (Докозахексаенова киселина) имат мощен противовъзпалителен ефект, като потискат производството на простагландини, които допринасят за менструалната болка (дисменорея).
- Куркумин: Активната съставка на куркумата, куркуминът, е мощен природен агент, който инхибира NF-κB – основен протеинов комплекс, отговорен за активирането на възпалителните гени.
- Антиоксиданти: Витамини C и E, както и N-ацетилцистеин (NAC), се използват за борба с повишения оксидативен стрес, който е характерен за перитонеалната течност при ендометриоза. NAC е особено важен, тъй като е предшественик на глутатиона, ключов клетъчен антиоксидант.
3. Подобряване на имунната функция и чревния микробиом
Имунната дисфункция и дисбиозата играят важна роля в етиологията на ендометриозата.
- Насочване към дисбиозата: Често се прилагат протоколи за възстановяване на чревния микробиом, тъй като чревните бактерии участват в рециклирането на естрогена (чрез ензима бета-глюкуронидаза). Дисбиозата води до повишена реабсорбция на естроген, което влошава естрогенното доминиране.
- Пробиотици и пребиотици: Използват се за балансиране на чревната флора и намаляване на пропускливостта на червата (Leaky Gut).
- Имуномодулация: Растителни екстракти и хранителни вещества могат да помогнат за балансиране на свръхактивните или потиснати имунни клетки в тазовата кухина, като подпомогнат естествените защитни механизми на тялото срещу имплантираните ендометриозни клетки.
4. Допълнителни стратегии
- Акупунктура: Често се използва като ефективен метод за управление на болката, тъй като може да повлияе на освобождаването на ендорфини и да модулира централната нервна система.
- Топлотерапия и Билки: Използването на локална топлина и билки като Vitex agnus-castus (Аврамово дърво), които могат да модулират хормоналния баланс, е традиционен подход, който може да бъде интегриран в цялостен план.
Заключение: Функционалният подход при ендометриоза е холистичен, като разглежда тялото като взаимосвързана система и търси баланс между хормоните, имунната система и храносмилателния тракт, за да минимизира възпалението и да подобри контрола върху болестта.
КАКВА Е АЛТЕРНАТИВАТА НА КОНВЕНЦИОНАЛНОТО ЛЕЧЕНИЕ?
Алтернативните и допълващи подходи при ендометриоза се фокусират основно върху подкрепа на хормоналния баланс, намаляване на възпалението, подпомагане на детоксикационните процеси и облекчаване на симптомите. Те не заместват конвенционалното лечение, но могат да бъдат използвани като негово допълнение, когато са безопасни и съобразени с индивидуалното състояние на пациента.
Често се прилага промяна в хранителния режим, насочена към намаляване на възпалителните процеси, поддържане на стабилни естрогенни нива и подобряване на общия хормонален метаболизъм. Противовъзпалителната диета, богата на фибри, омега-3 мастни киселини, зеленолистни зеленчуци и ограничена консумация на трансмазнини и преработени храни, може да допринесе за облекчаване на част от симптомите при някои пациентки.
Използват се и хранителни добавки, включително витамини, минерали и растителни екстракти, за които има данни, че могат да подпомогнат овладяването на възпалението, оксидативния стрес или хормоналния дисбаланс. Въпреки че много от тях се понасят добре, важно е те да се прилагат индивидуално и под наблюдение, тъй като не всички добавки са без странични ефекти и не всички имат доказана ефективност. Някои от допълващите терапии – като промени в храненето, движение, техники за управление на стреса – имат данни, че могат да подобрят качеството на живот при ендометриоза.
Основният принцип на натуропатичните подходи е да се разгледа многофакторната природа на заболяването и да се подпомогне естествената способност на организма да се възстановява. Тези подходи обикновено са насочени към модулиране на възпалителните процеси, поддържане на хормонален баланс по естествен път и подпомагане на чернодробния метаболизъм, включително разграждането на естрогените.
За част от пациентите хирургичното лечение, извършено от специалист в областта на минимално инвазивната гинекологична хирургия, остава необходим компонент от терапията — особено при тежка симптоматика или значителни анатомични промени.
Натуропатичните подходи подхождат към пациента цялостно, като вземат предвид физическите прояви на заболяването и психоемоционалното му въздействие. Ендометриозата често води до високи нива на стрес, тревожност и нарушено качество на живот, затова практики като техники за релаксация, психотерапия, йога или дихателни упражнения могат да бъдат полезни допълнения.
Някои привърженици на традиционните и природни подходи твърдят, че билковите терапии и фитотерапията могат да повлияят определени симптоми. Източни терапевтични системи, като традиционната китайска медицина, препоръчват акупунктура за модулиране на болката и подобряване на енергийните и физиологични потоци в организма. Някои традиционни практики включват препоръки за въздържане от сексуален контакт по време на менструация, въпреки че това няма универсална научна подкрепа и е въпрос на индивидуален комфорт.
Настоящата публикация има информативен характер и не е повод за поставяне на диагноза или самолечение. Ако имате съмнения или проблеми обърнете се към вашия лекуващ лекар или друг медицински специалист.




